翼状片の手術治療
2014.07.07 翼状片
皆さん無事に終わりました。
先日、厚生省から先進医療認定施設の申請が通ったと連絡がありました。
これで当院でも多焦点レンズを用いた白内障手術の術前後の検査や診察で保険を使うことができるようになります。
今回は翼状片のお話です。そういえば今までこの話をしていませんでした。
翼状片の手術治療
翼状片とは、白目が黒目の方に伸びてくる病気です。
あまり伸びてくると視力が下がってしまうので、取らなくてはなりません。
目の表面の手術ですから、美容的にも重要です。そのため、綺麗に仕上げることが重要です。
当院では遊離結膜弁を用いた手術を行っています。
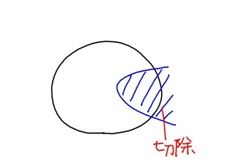
まず翼状片を切除して、
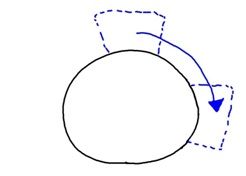
正常な結膜を移植します。
こうすることで、かなりきれいな仕上がりになります。
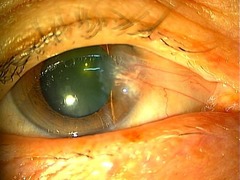
これが手術前の翼状片です。白目がかなり伸びているのが分かります。
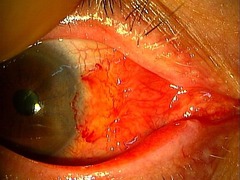
手術後2週間の写真です。張り付けた結膜に血管が入ってくるので、一時的に赤くなります。
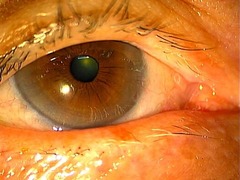
手術後3か月もすると、もう跡形もなく綺麗になっています。この遊離弁は、翼状片の再発を防止する作用があります。他にもマイトマイシンという薬で再発予防を行っており、当院ではまだ1例も再発していません。
事故で怪我をしてないのに目が痛くなる( バレー・ルー症候群)
2014.06.30 もりや眼科
少な目だったせいか、午後早い時間に終わってしまいました。
明日から7月ですが、7月2日をもって当院開院して2年になります。
これからもがんばりますのでよろしくお願いいたします。
事故で怪我をしてないのに目が痛くなる( バレー・ルー症候群)
事故後に目の調子が悪くなる、という訴えで来院される方が時々(稀に)いらっしゃいます。
もちろん、すごい怪我をしていて緊急手術になる方もいらっしゃるのですが、診察をしても何も異常が見られない場合があります。
事故の後の場合、加害者と被害者の間でトラブルになることも多いので、
「加害者が憎い」ということでより被害が多かったようにしてもらいたいという思惑を感じるときもあります。
一方で、そういう思惑もなく、診察で目の異常が無いにもかかわらず目の不調を訴える患者さんがまれにいらっしゃいます。視力低下、眼精疲労、眼痛などの訴えが多いです。どんな検査をしても異常がでないので、「気のせいでは?」、「事故後の不安による自律神経障害でしょう」とか、「更年期なのでは?」と医師から言われ、でも納得できなくて色んな眼科を受診してしまいます。
眼科医は事故後の不定愁訴にあまり慣れていないことが多いですが、整形外科の医師は良く経験するようです。
バレー・ルー症候群と言うものがあるのですが、首の損傷によって自律神経が刺激を受けるためにさまざまな症状を発症するものだそうです。耳鳴り、めまい、目のかすみ、疲れ、視力低下、動悸、息切れ、脈の乱れ、かすれ声、のどの違和感、嚥下障害、頭重感などが主な症状として挙げられています。
損傷部位が明確でないため、いくら診察しても、CTやMRIをやっても異常は出てきません。そのため、「あなたの症状は事故が原因ですよ」と明確に言えないのが難しいところです。せめて「あなたの症状は事故が原因で生じることもありますよ」と説明して、納得してもらえると良いなと思います。
なかなか治らない目やにの治療(温罨法)
2014.06.23 もりや眼科
今日は白内障手術8件
眼瞼腫瘍切除術1件を行いました。
先週当院の2周年記念の会を行いました。多くの人に支えられて眼科が成り立っているのだと実感しました。これからもよろしくお願いします。
なかなか治らない目やにの治療(温罨法)
眼科では点眼薬で治療することが多いのですが、点眼薬が効かないものも多くあります。そのうちのひとつが目やにです。結膜炎による目やには点眼で治るのですが、年中でるような目やには点眼薬ではなかなか治りません。
そういった目やにの原因は、主にマイボーム腺からでる分泌物だからです。分泌物なので点眼していても出続けてしまうわけです。ですから、「どの眼科に行ってもなかなか治らない」といって色んな眼科をめぐる人が時々いらっしゃいます。
この種の目やには意外と厄介で、朝方びっしり目やにが目の周りにこびりついていたり、こびりついた目やにのせいで目がかゆくなったりすることもあります。本来この分泌物は目をスムーズに動かす潤滑剤でもあるので、それがうまく分泌できないと「目がごろごろする」原因になったりもします。
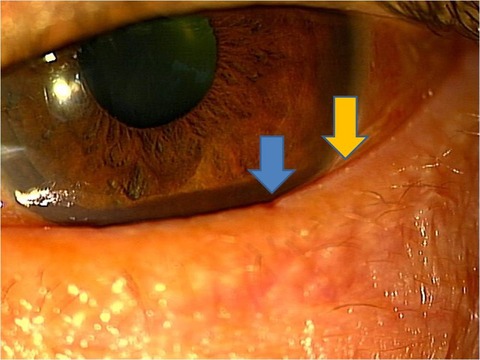
目のふちにはマイボーム腺の分泌口があります(黄色の矢印の先の白い部分)。そこが機能不全になると凹みます(青矢印)。
先ほどお話した通り、これは点眼薬では殆ど治りません。分泌物をしっかり落とすことが大事になります。しかし、結構しっかりこびりついていることも多く、簡単に取れないことも多いのです。分泌物は油が主成分ですから、温めると柔らかくなる、と言う性質があります。そのため、以前までは温めたおしぼりを目の上に載せてください、と指導していました。この温める治療のことを温罨法といいます。しかし、これがなかなかうまくいきません。おしぼりがすぐに冷めてしまうのです。
昔の眼科では目を温める器械が置いてありました。これはこの病気を治すための物なのですが、そんなにしょっちゅう眼科に来るのも現実的ではありません。
家庭で簡単に温罨法できる方法が、「アズキのちから」というものです。製品の宣伝になってしまうのですが、これが長時間目を温めるのに適しているのです。
実際に私も試してみましたが、結構長い時間目がほかほかになります。特に冬だと気持ちよさそうです。実際に実験した方によると、この製品は分泌物の排泄を促す作用が強かったようです。目やにで悩んでいる方は試してみてはいかがでしょうか。
ちなみに、このような豆が入っているようです。食べられそうですが、食べないようにと書いてありました。
飛蚊症と網膜剥離
2014.06.16 網膜
本日は白内障手術10件を行いました。すべて無事に終わりました。最近通常の症例が少ない気がします・・
2件は多焦点眼内レンズ、1件は91歳とご高齢な方、もう1件は高度近視で、-13Dというとても強い近視でした。近視が強い方は手術が難しいことがある(水晶体の支えが弱くなっていることがある)ので、とても慎重に手術をしました。特に問題なく手術が終わりました。
飛蚊症と網膜剥離
今回は飛蚊症の話です。最近テレビで飛蚊症と網膜剥離についてやっていたらしく、「網膜剥離をチェックしてほしい」という患者さんが沢山いらっしゃいます。それもあって、今回は飛蚊症について話したいと思います。
飛蚊症とは視界に糸くずや黒い影のようなものがみえ、目を動かすのにつられて動き回るように感じる症状を言います。蚊が飛んで見えるので「飛蚊症」という名前がついています。明るい場所や白いもの、空を見たとき、疲れたときに良く見えます。多くの場合は目の病気ではないので問題ありませんが、きわめて稀に網膜剥離や糖尿病網膜症であることもあります。
網膜剥離の有病率は1年あたり1万人に一人と言われています。つまり小山では年間15人程度の患者さんが出ている計算になります。
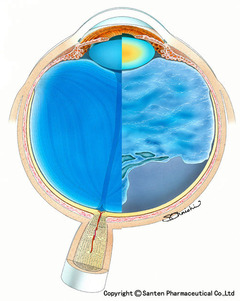
飛蚊症を理解するためには、「硝子体」について説明する必要があります。硝子体とは、眼球内部にあるゼリー状の物質です。
上の図は若い人と老人の硝子体の違いを示したものです。眼球内部の青い部分が硝子体です。若い人は目の中いっぱいに硝子体が入っています。硝子体は年齢とともに縮んでいきます。硝子体は水晶体付近としっかりくっついているので、ある年齢になると網膜から離れます。この時に飛蚊症を自覚しやすく、網膜剥離が起きやすいのです。
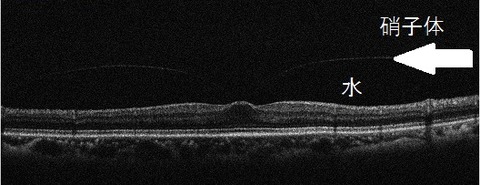
上は硝子体が剥がれそうという写真です。硝子体も水もどちらも透明なので、写真では黒く示されています。その境目が白くきらっと光っています(白矢印)
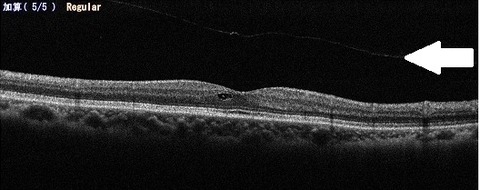
上の写真は、同じ人の3か月後です。硝子体が網膜からしっかり離れました(白矢印)。こうなると、硝子体は目の中で自由に動くようになります。そうすると、ちらちらして見えるようになります。
生理的な飛蚊症自体は怖いものではありません。ただ、急に飛蚊症が増えた場合には網膜剥離の可能性もあるので、すぐに眼科に受診しましょう。
もりや眼科 平成26年5月の手術実績
2014.06.09 手術実績